「プリセプターになってから、仕事がずっとつらい…」
「新人指導のストレスで、正直もう限界かもしれない」
プリセプター・指導係は、とても責任が重く、ストレスも大きい役割です。
- 自分の受け持ちもあるのに、新人指導まで任されて仕事が終わらない
- 新人との相性・温度差に疲れきってしまう
- 「辞めさせたくない」「でも甘やかしたくない」の板挟み
- 上司の評価や「育て方」へのプレッシャーで、いつも緊張している
この記事では、プリセプターがしんどくなる原因を「時間・責任・関係」の3つに分解しながら、
- 限界サインの見つけ方
- 指導がラクになる“仕組み化”のコツ
- そのまま使える「伝え方テンプレ」
- 上司への相談の仕方
- どうしてもつらいときの「プリセプターを降りる」「異動・転職」という出口
まで、現場目線でまとめました。
 おかゆ
おかゆプリセプターがつらいのは、“あなたのメンタルが弱いから”ではなく、そもそも構造的に負担の大きい役割だから。
ここから一緒に整理していきましょう。
まず最初に:あなたの「しんどさ」はどれが一番近い?(1分チェック)
当てはまるものが多いところから読めばOKです。
□ 自分の受け持ち+新人対応で、毎日時間が足りない →「時間」の章へ
□ 新人のミスが怖くて、休みの日も頭が休まらない →「責任」の章へ
□ 新人との温度差・反応に疲れて、指導がしんどい →「関係」の章へ
□ 口調がきつくなって自己嫌悪… →「伝え方テンプレ」の章へ
□ もう限界。降りたい/異動したい →「降りる・異動・転職」の章へ
プリセプターがつらいのは「あなたが弱いから」じゃない


プリセプターがつらいのは、あなたの性格や気合いの問題ではありません。
負担が時間・責任・人間関係に分かれて重なりやすい役割だからです。
まずは、どこが一番しんどいのかを整理するだけでも、対処や相談がしやすくなります。
プリセプターが「しんどい」と感じる原因は3つに分けられる
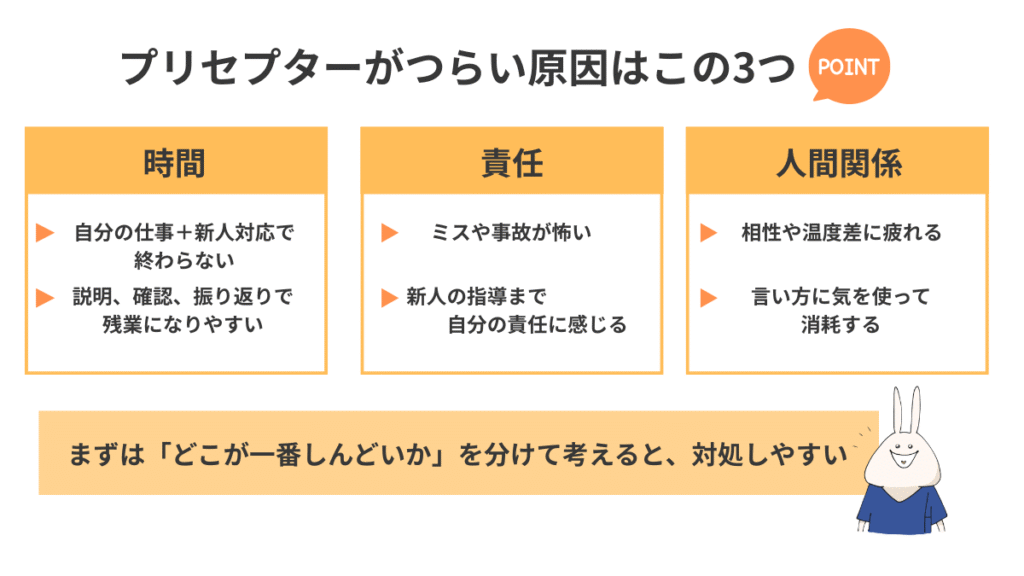

漠然と「つらい…」と感じている状態を、原因ごとに分けて言語化すると対策が取りやすくなります。
プリセプターのしんどさは、大きくこの3つです。
- 時間の問題
- 責任の重さ
- 人間関係・相性
①時間の問題|教えるほど自分の仕事が終わらなくなる
- 処置やケアを一緒に回る分、単純に時間がかかる
- 口頭で説明 → 振り返り → 記録確認…と、「教える時間」が丸ごと増える
- その結果、残業・サービス残業で帳尻を合わせることに
これは、プリセプター個人の努力だけではどうにもならない部分が大きいです。
後ほど紹介する「仕組み化」や「上司への相談」で、少しでも負担を減らしていくことが大切です。
②責任の重さ|「事故が起きたらどうしよう」の不安とプレッシャー
- 新人の処置に付き添いながら、常に「ここでミスしたらどうしよう」と緊張
- インシデントが起きたとき、「自分の指導も責められるかも」と不安になる
この、ずっと緊張しっぱなしの状態が、心身の疲労をじわじわと溜めていきます。
責任感が強い人ほど「気を張り続けて燃え尽きる」パターンになりがちです。
③人間関係・相性|受け取り方や温度差でぐったりしてしまう
- 何度伝えても同じミスを繰り返す
- 返事だけは良いのに行動が変わらない
- 「ここまで言わないと分かってもらえないの?」と虚しくなる
これは、プリセプターのスキルだけではどうにもならない領域です。
本人の特性や、他スタッフの関わり方、病棟の雰囲気…いろいろな要素が絡んでいます。



“全部自分の教え方のせい”と決めつけないこと。
まずは「時間」「責任」「関係」のどこで詰まっているのか整理すると、次に打てる一手が見えやすくなります。
プリセプターが限界に近づいているサイン(見逃しやすいポイント)


真面目なプリセプターほど、「まだ頑張れるはず」と自分を後回しにしがちです。
でも、心と体のサインが出ているときは要注意です。
出勤前から胃が重い/新人のことが頭から離れない
- 前日の夜から、仕事を考えると胃が重くなる
- 休みの日も、新人指導のことばかり考えてしまう
- 「また何か起きるんじゃないか」と不安が消えない
ここまできているときは、心がかなり疲れているサインです。
口調がきつくなる・ため息が増える・笑顔が減る
- つい早口・強めの口調になってしまう
- 指導中のため息が増えた
- 新人と関わるときだけ笑顔が作れない
自分で「性格が悪くなったみたい」と落ち込む人もいますが、
これは余裕が削られた結果の防衛反応のことが多いです。



“私が悪い”と責める前に、“それだけ追い込まれているほど頑張っているんだ”と受け止めてあげてほしいです。
もし「言い方きつかったかな…」の自己嫌悪が強いときは、“性格の問題”にしない整え方もまとめています。
→「看護師は性格きつい?と言われてつらいときのメンタルガイド」へ


自分の業務ミスが増えてきたら危険信号と思っていい
- ダブルチェックを飛ばしてしまう
- いつもしないような取り違えをしそうになる
- 記録の漏れ・遅れが目立ってきた
ここまでくると、安全面にも影響が出始めている状態です。
この段階はもう「我慢で乗り切る」ではなく、環境調整を急いだ方がいいレベルです。
ここまで読んで「もう限界に近いかも」と感じたら、次の章を順番どおり読まなくても大丈夫です。
「上司に相談するときのタイミングと言い方」 と
「それでも限界なら」 から先に読んでください。
今のあなたに必要なところから読めばOKです。
新人指導がラクになる“仕組み化”5つ


「もっと優しくしなきゃ」「広い心で見守らなきゃ」だけでは、正直どうにもなりません。
ここからは、今日から試せる“現実的な仕組み化”を紹介します。
①「今日のゴール」は1つに絞る(全部教えようとしない)
1日の中で教えたいことが山ほどあっても、あえてゴールは1つに絞るのがコツです。
「今日は点滴ルート確保の準備を自立してできるようになる」
「今日は術前訪問の流れだけ集中して覚える」
など、テーマを決めておくと、教える側も教えられる側も集中しやすくなります。
最初に
「今日のゴールはここまでできたらOK。それ以上はできたらラッキーくらいで大丈夫だよ」
と伝えておくと、新人も余計な不安を抱えずに済みます。
②“確認ポイント”を固定化して毎回同じ型で振り返る
その場しのぎで指導していると、
「前と言ってることが違う」
「どこを直せばいいのか分からない」
と受け取られやすくなります。
そこで、振り返りの型を固定化してしまいましょう。
例:振り返りの型
- できていた点(良かったところ)
- 改善したい点(課題)
- 次回のゴール・意識するポイント
毎回この順番で振り返るだけでも、
新人は「この3つが聞けるんだな」と分かって安心しやすくなります。
③注意は「事実+次の一手」だけを伝え、人格には触れない
NG例
「なんでそんなこともできないの?」
「普通ここは気づくでしょ」
OK例
「さっきの採血で、ラベルの確認が抜けていたよ(事実)。
次からは、針を抜く前に“名前・ID・検査項目”を声に出して確認しよう(次の一手)。」
「何が起きたか」と「次にどう防ぐか」をセットで伝えるのがポイントです。
人格に触れず、行動だけにフォーカスすると、関係もこじれにくくなります。
④メモやチェックリストで“言った・言わない”をなくす
口頭だけの指導は、お互いにこうなりがちです。
指導側:「この前も説明したよね?」
新人側:「言われた気もするけど…メモできてない…」
最初に簡単なチェックリストや専用メモを用意しておき、
- できたらチェック
- 注意点はそこに書き込む
と決めておくと、振り返りの記録にも、自分を守る証拠にもなります。



「ここまでは伝えた」「ここまでは一緒に確認した」という記録があるだけで、プリセプターの安心感もかなり変わります。
⑤報告・相談のルールを最初に決めておく
「いつ・どのタイミングで・どこまで報告してほしいのか」を、最初から共有しておくとトラブルが減ります。
例:
「異常かもと思ったら、その場ですぐ呼んでほしい」
「迷ったら勝手に進めず、一回手を止めて相談してね」
「患者さん・ご家族からクレームが出たときは、まず私に報告して」
このルールは、次に出てくる「緊急時の声かけテンプレ」と一緒に伝えると、さらに効果的です。
新人への声かけ・伝え方テンプレ集


ここからは、そのままコピペして使える“声かけテンプレ”です。
LINEやメモ帳に保存しておいて、アレンジしながら使ってみてください。
依頼のとき:「今の段階では、ここまでできたらOKだよ」
「今の段階では、
・バイタル測定
・電子カルテへの入力
ここまでできていたらOKだよ。
ルート確保は、もう少し慣れてから一緒に練習していこう。」
「完璧じゃない=ダメ」ではなく、
“今のゴールライン”を明示してあげることで、新人の安心感はかなり違ってきます。
指摘のとき:「〇〇が抜けてた → 次は△△で防ごう」
「さっきの投薬で、アレルギー歴の確認が抜けていたよ。
次からは、投薬前に“診療歴 → アレルギー → 薬剤名”の順で声に出して確認していこう。」
- 「何が抜けていたか」(事実)
- 「次はどうするか」(具体策)
をワンセットにすると、新人も「次にやること」が明確になります。
緊急時の約束:「迷ったら一旦止めて、すぐ呼んでほしい」
「迷ったときは、無理に進めなくていいから、一旦手を止めてすぐ呼んで。
“こんなことで呼んでいいのかな?”って迷うときこそ、遠慮しないでほしい。」
「迷ったら止まる・呼ぶ」が合図になっていれば、
新人も「どこで相談していいのか」が分かり、事故防止にもつながります。
新人が泣いてしまったとき(場を落ち着かせる一言)
「責めたいわけじゃなくて、安全のために確認したいだけだよ。
落ち着いたら“次にどうするか”だけ一緒に決めよう。」
新人が反発してきたとき(対立を作らない返し)
「そう感じたんだね。ありがとう。
じゃあ事実として何が起きたかだけ確認しよう。次に同じことが起きないように“手順”を一緒に整えたい。」
新人がなかなか伸びない・合わないと感じるときの考え方


どれだけ工夫して教えても、なかなか伸びない新人に出会うこともあります。
成長スピードには個人差も“環境差”もある
成長速度を左右するのは、
- 本人の性格・理解の仕方・過去の経験
- プリセプターとの相性
- 病棟の忙しさ・人員配置
- 他のスタッフからの声かけ・フォロー
など、たくさんの要素です。
「私の教え方だけが原因」と考える方が不自然なくらいです。
“合わない”こと自体は悪じゃない(配置や担当変更という選択肢)
暑さが苦手な人が灼熱の現場で力を発揮しにくいように、
「この病棟・このスタイル」がたまたま合っていないだけ、ということもあります。
そんなときは、
- サブプリセプターをつけてもらう
- 特定の技術指導を他の先輩にお願いする
- 担当替え・部署替えを検討する
など、「人を責める」より「配置を調整する」という発想を持っておくと、少しラクになります。
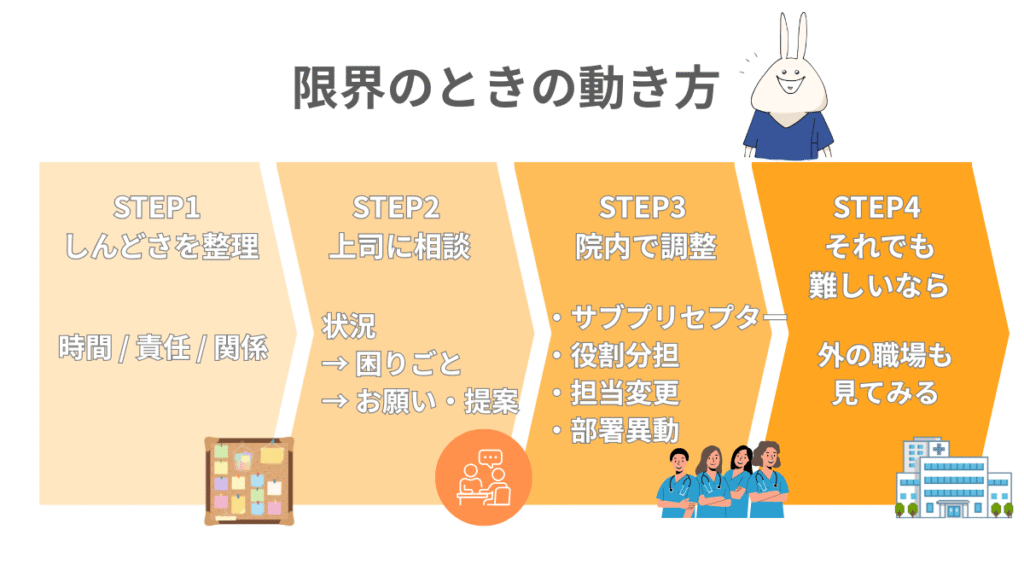
上司に相談するときのタイミングと言い方

「上司に相談したら、弱音だと思われないかな…」
と、ギリギリまで我慢してしまう人も多いです。
でも、プリセプターが限界になると、患者さんの安全にも関わってきます。
早めに共有した方が、お互いのためです。
相談前にこれだけメモしておくと通りやすい
- いつから:例)〇月からプリ開始
- 困っている事実:例)残業が週◯回、振り返り時間が確保できない
- 影響:例)新人の確認漏れが増えそうで不安/自分の体調が落ちている
- 希望する打ち手(1つでOK):例)週1回だけ15分の振り返り枠を固定したい/ペアを一時的に変えたい
基本の相談フレーム:状況→困りごと→お願い・提案(担当変更/支援)
相談は、次の3ステップにまとめると伝わりやすくなります。
- 状況:今、こういう状態です
- 困りごと:この部分が負担・リスクになっています
- お願い・提案:こういう形でサポート・調整をお願いしたいです
例文:週1のフォロー時間を確保したい/業務量の調整を相談したい
「〇〇さん(新人)のプリセプターを担当していますが、
日勤帯で新人指導と自分の受け持ちを両立するのが、今は難しくなっています。
新人のフォローに時間を使う分、自分の業務ミスも増えてきていて、安全面でも不安です。
可能であれば、週1回だけでもいいので“新人指導中心で動ける日”を作るか、
受け持ち患者数を1〜2名減らしていただけないでしょうか。」
「〇〇さんとの相性が悪いというより、
私だけではフォローしきれない部分も出てきていると感じています。
サブプリセプターを1人つけてもらうか、一部の技術指導を△△さんにお願いする形で、
体制を一緒に検討していただけると助かります。」



相談することは“弱音”ではなく、リスクや課題を共有する大事な仕事だと思って大丈夫です。
プリセプターを降りたいときの考え方|部分調整・異動・転職
できる工夫をしても、「今の自分には本当にしんどい」と感じることもあります。
「降りる」という選択肢:期間限定・部分担当・チームでの役割分担
一度プリセプターを引き受けたからといって、
最後まで1対1で抱えきらなければならないわけではありません。
- 一時的にプリセプター役を交代してもらう
- 技術指導は他の先輩、メンタルフォローや声かけは自分、など役割を分ける
- 「病棟全体で新人を育てる」体制に切り替えてもらう
など、「完全に降りる」以外にも柔軟な調整の仕方があります。
院内でできる調整 → 異動 → 転職の順で考えてOK
「転職まで決めていないけど、今の部署のままはきつい…」という段階なら、
まずは院内でできる調整からで大丈夫です。
- サブプリセプターをつけてもらう
- 技術指導だけ分担してもらう
- 一定期間だけ担当を外してもらう
- 部署異動を相談する
それでも難しいときに、はじめて「外の職場も見てみる」で十分です。
先に院内での伝え方を整理したい人は、部署異動ガイド を読んでみてください。


Q&A


まとめ|プリセプターは“ひとりで抱え込まない人”ほど長く続けられる


最後に、この記事のポイントを振り返ります。
- プリセプターがつらいのは、あなたが弱いからではなく、役割の構造が重いから
- 出勤前の胃の痛み・ミスの増加・口調がきつくなる…などの 「限界サイン」を見逃さない
- しんどさは「時間・責任・関係」の3つに分けて整理すると、対処が見えやすい
- 「今日のゴールを1つに絞る」「振り返りの型を決める」「事実+次の一手で伝える」など、仕組みで自分を守る
- 新人が伸びないとき、全部を自分のせいにしなくていい。配置や担当変更も立派な対策
- 上司には「状況→困りごと→お願い・提案」の型で、早めに相談してOK
- どうしても限界なら、プリセプターを降りる・部署異動・転職など、環境そのものを変える選択肢を持っておく



プリセプターを任される時点で、あなたはすでに“信頼されている看護師”です。
その信頼を、あなた一人の我慢のうえに積み上げる必要はありません。
仕組みと環境を少しずつ整えながら、“自分も新人も守れる指導”を一緒に目指していきましょう。





